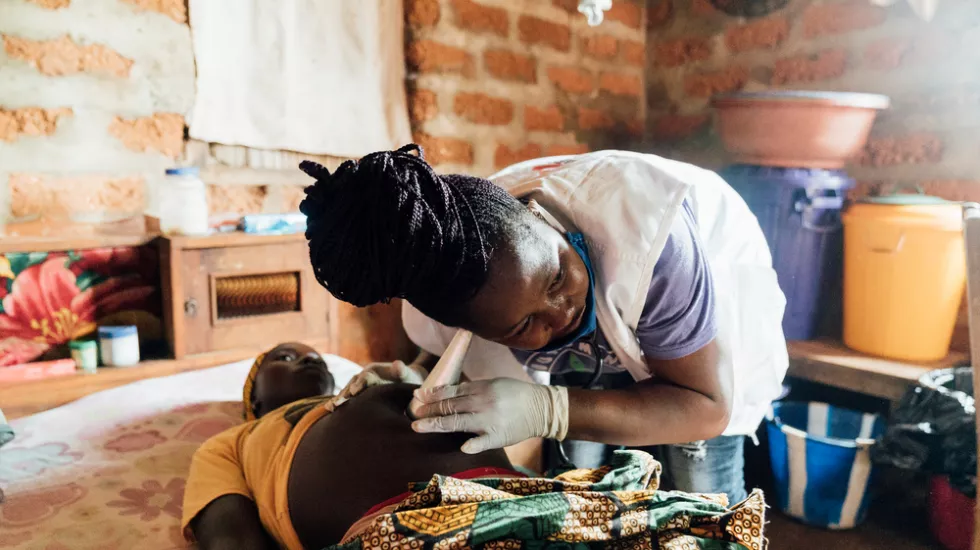
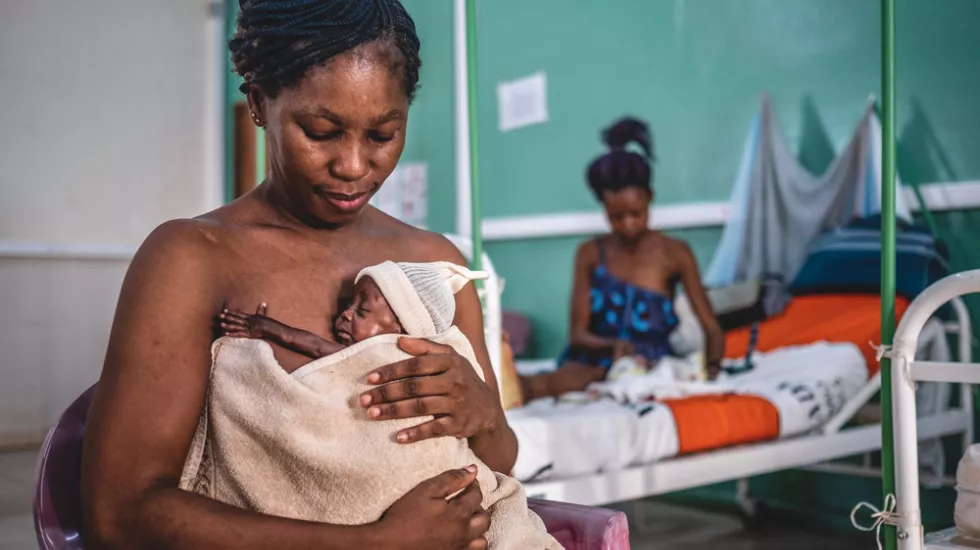
Ein Leben beginnt: Unsere Geburtshilfe
Neues Leben auf die Welt zu bringen, ist einer der wesentlichen und oft schönsten Bereiche unserer medizinischen Hilfe. In mehr als 25 Ländern betreiben wir spezielle Programme zur Müttergesundheit mit dem Ziel, die Mütter- und Säuglingssterblichkeit zu senken.
In unseren Projekten arbeiten wir mit Hebammen, traditionellen Geburtshelfer*innen und Gynäkolog*innen zusammen, um sichere Schwangerschaften und Entbindungen zu gewährleisten. Wir bieten sowohl Schwangerschaftsvor- und -nachsorge, als auch Geburtshilfe und geburtshilfliche Notfallversorgung.
- 99% aller Fälle von Müttersterblichkeit konzentrieren sich auf ärmere Länder.
- 368.900 Geburten haben wir 2024 insgesamt begleitet.
- 36.086 Kinder kamen 2024 in unseren Projekten per Kaiserschnitt zur Welt.
Häufige Ursachen für Müttersterblichkeit
Nach einer schwierigen Entbindung kann es zu einer starken Blutung, der sogenannten postpartalen Blutung, kommen. Oft wird sie durch eine Uterusatonie, also die Unfähigkeit der Gebärmutter, sich zusammenzuziehen, verursacht. Frauen können wegen falscher oder fehlender Behandlung verbluten.
Während der Schwangerschaft oder bei unhygienischen Bedingungen auch während der Entbindung kann es zu Infektionen kommen. Diese können zu Gebärmutter- und/oder Beckenentzündungen, im schlimmsten Fall sogar zum Tod der Mutter oder des Babys führen. Zu den Symptomen gehören Fieber, Schüttelfrost und Unterleibsschmerzen.
Erhöhter Blutdruck in der Schwangerschaft kann ein Ausdruck einer Präeklampsie sein, die unterschiedliche Gründe haben kann. Unbehandelt kann die Präeklampsie sich auf unterschiedliche Organe auswirken, meist kommt es durch eine Schädigung der Nieren zu vermehrtem Eiweiß im Urin, zu Schwellungen und Gewichtszunahme. Im schlimmsten Fall kann es zu einer Eklampsie (generalisierter Krampfanfall) kommen. Eine Eklampsie und eine schwere Präeklampsie können zu einem Multiorganversagen führen, was für die Mutter (und Kind) tödlich enden kann. Sie zählen zu den häufigsten Todesursachen bei Müttern.
Hat das Baby einen großen Kopf oder liegt es in einer ungünstigen Position, kann es zu einem Wehenstau kommen. Gleiches geschieht oft bei jungen oder mangelernährten Müttern, deren Geburtskanal zu schmal für das Baby ist. Wehenanomalien führen unter Umständen zu einer verlängerten Wehendauer, die mehr als 24 Stunden anhalten kann. Das erhöht die Gefahr für eine nachgeburtliche Blutung.
In vielen Ländern können Frauen ungewollte Schwangerschaften nicht unter sicheren Bedingungen abbrechen. Gründe dafür sind restriktive Gesetze oder Traditionen, weitverbreitete Tabus und fehlende medizinische Infrastruktur. Sie führen dazu, dass jedes Jahr weltweit mehr als 25 Millionen Schwangerschaften unsicher abgebrochen werden. An den Folgen sterben jährlich mehr als 22.800 Frauen und Mädchen. Damit zählen unsichere Schwangerschaftsabbrüche zu den Hauptursachen für den Tod von Schwangeren. Gleichzeitig hat diese Sterblichkeit in den vergangenen Jahrzehnten als einzige unter den Haupttodesursachen bei Müttersterblichkeit [1] nicht abgenommen [2]. Erschütternd daran ist die Tatsache, dass diese Todesfälle fast vollständig vermeidbar wären.
[1] Die Weltgesundheitsorganisation (WHO) zählt zu Müttersterblichkeit den Tod jeder Frau während der Schwangerschaft oder innerhalb von 42 Tagen nach Ende der Schwangerschaft, unabhängig von Dauer und Lage der Schwangerschaft, wenn die Ursache des Todes in Beziehung zur Schwangerschaft oder deren Behandlung steht oder durch diese verschlechtert wird. Unfälle und zufällige Ereignisse zählen nicht dazu.
[2] Viele Frauen, die sich für einen Schwangerschaftsabbruch entscheiden, haben bereits ein oder mehrere Kinder. In den USA sind bspw. 59 Prozent der Frauen, die einen Schwangerschaftsabbruch vornehmen lassen, bereits Mütter, in Deutschland sind es rund 57 Prozent der Frauen.
Während der Schwangerschaft können bereits gefährliche Krankheiten eine noch größere Bedrohung für die werdende Mutter und den Fötus darstellen. So erhöht beispielsweise Malaria bei Schwangeren das Risiko einer Fehlgeburt und verursacht jährlich weltweit mehr als 10.000 Todesfälle bei Schwangeren. Auch Tuberkulose und Cholera erhöhen das Risiko von Totgeburten, des Todes von Neugeborenen oder von Säuglingen mit niedrigem Geburtsgewicht.
Was wir gegen die Ursachen der Sterblichkeit tun
Um Blutungen nach der Geburt (postpartale Hämorrhagie) vorzubeugen, müssen Risikofaktoren erkannt werden. Wir schulen Geburtshelfer*innen darin, Warnzeichen zu erkennen. Manchmal hilft es, vorbeugend das Hormon Oxytocin zu verabreichen, das Wehen auslöst. Bei starken Blutungen wird die Gebärmutter massiert, um eingeschlossene Blutgerinnsel zu lösen, und die Patientin mit Infusionen behandelt.
Ein hygienisches Umfeld und der Zugang zu sauberem Wasser während der Entbindung sind essenziell. Wir führen Geburtskliniken, wie z.B. in Afghanistan oder dem Jemen, um Geburten in einer angemessenen, sicheren Umgebung zu ermöglichen.
Wenn bei Schwangeren eine Präeklampsie oder Eklampsie diagnostiziert wird, bedürfen sie einer engmaschigen medizinischen Betreuung. Die entsprechende Versorgung der Patientinnen und Eingriffe müssen der Situation angepasst werden. Aus diesen Gründen ist es unerlässlich, dass qualifiziertes Personal anwesend ist und Medikamente zur Verfügung stehen. Wir bieten in Gebieten mit schwacher Infrastruktur eine Notfallversorgung an, um bei Bedarf z.B. einen Kaiserschnitt zu machen oder Blutdruckmedikamente zu verabreichen.
Geschultes Personal ist unerlässlich, um zu erkennen, wann ein Eingriff nötig wird. Je nach Situation müssen intravenöse Flüssigkeiten oder Antibiotika verabreicht werden. Unsere Chirurg*innen nehmen in Ländern wie der Zentralafrikanischen Republik oder Pakistan auch Kaiserschnitte vor.
Sichere Schwangerschaftsabbrüche und die medizinische Versorgung nach unsicheren Schwangerschaftsabbrüchen sind elementarer Bestandteil unserer Gesundheitsversorgung. Eine Schwangere, die sich zu diesem Schritt entschließt, braucht eine gute medizinische Betreuung.
Gleichzeitig können umfassende Angebote im Bereich der sexuellen und reproduktiven Gesundheit die Zahl der ungewollten Schwangerschaften erheblich verringern. Wir stellen verschiedene Verhütungsmittel bereit, leisten Beratung im Bereich Familienplanung und versorgen beispielsweise Überlebende sexualisierter Gewalt mit Notfallverhütungsmitteln.
Für Schwangere, die einem Risiko für eine gefährliche Krankheiten wie Malaria, Tuberkulose oder Cholera ausgesetzt sind, beginnt der Schutz ihrer Gesundheit mit vorbeugenden Maßnahmen: Dazu zählt beispielsweise in Malariagebieten die Empfehlung, unter Moskitonetzen zu schlafen, um die Wahrscheinlichkeit eines die Krankheit übertragenden Mückenstichs zu verringern. Wichtig ist auch die Aufklärung über Hygienemaßnahmen oder die Bereitstellung von sauberem Trinkwasser. Kurzfristig kann es angezeigt sein, Schwangeren Medikamente gegen Malaria oder Tuberkulose zu verabreichen. Zudem ist es für diejenigen, die erkranken, von entscheidender Bedeutung, sie frühzeitig zu diagnostizieren und zu behandeln. Generell verringert eine wirksame Behandlung von vorhandenen Erkrankungen das Risiko schwerer Komplikationen, die das Leben von Mutter und Kind bedrohen.
Fisteln – langfristige Folgen von Komplikationen
Wenn die Geburt eines Kindes ins Stocken gerät, es gar zu einem Geburtsstillstand kommt und nicht rechtzeitig ein Kaiserschnitt gemacht wird, ist das gefährlich für Mutter und Kind.
Der Kopf des Babys drückt dann ständig auf das Gewebe im Unterleib, welches nicht mehr richtig durchblutet wird und abstirbt. Dabei können innere Verletzungen entstehen und sich unnatürliche Verbindungen zwischen Organen bilden. Sogenannte Fisteln verbinden in diesem Fall Vagina und Blase oder Vagina und Darm. Die Frauen können dann ihren Urin oder Stuhl nicht mehr kontrollieren.
Für viele Patientinnen sind die physischen und psychischen Folgen der Fistel traumatisch: Sie verlieren konstant Urin oder Stuhl und werden durch den daraus resultierenden Geruch oftmals stigmatisiert und von der Gesellschaft und ihren Partnern verstoßen.
In einem spezialisierten Geburtsfistel-Projekt im Norden Nigerias leisten wir medizinische und psychosoziale Hilfe für Betroffene und operieren monatlich rund 36 Patientinnen. Wenn diese oftmals komplizierten chirurgischen Eingriffe mit Erfolg verlaufen, bedeutet dies für die betroffenen Frauen einen sehr großen positiven Einschnitt in ihrem Leben.
Stillen und Co – Ernährung nach der Geburt
Stillen mit Muttermilch versorgt Neugeborene in den ersten Lebensmonaten optimal – sie erhalten so wichtige Nährstoffe und Antikörper für ein gesundes Wachstum und eine altersgerechte Entwicklung. Gleichzeitig bekommen sie körperliche Nähe und Zuwendung.
Säuglinge sollten (sofern möglich) in den ersten sechs Monaten ihres Lebens ausschließlich gestillt werden. Die Weltgesundheitsorganisation (WHO) empfiehlt, das Stillen auch nach der Einführung der Beikost bis zu zwei Jahre oder länger fortzusetzen.
Stillen trägt auch zur Verbesserung der allgemeinen Gesundheit der Mutter bei und verringert das Risiko von Brust- und Eierstockkrebs, Osteoporose, Herzkreislauferkrankungen, Diabetes und nachgeburtlichen Depressionen.
Entgegen weitverbreiteten Annahmen ist Stillen jedoch kein einfacher Prozess. Zwar verfügen Kinder über angeborene Stillreflexe, aber viele Mütter brauchen Beratung, Unterstützung und Zeit, um erfolgreich zu stillen. In Krisen- und Konfliktkontexten kommt es zudem immer wieder dazu, dass Mütter ihre Kinder nicht genug stillen können, da sie selbst kaum Energiereserven haben. Ist ausreichendes Stillen mit Muttermilch (aus welchen Gründen auch immer) nicht möglich, müssen Babys mit geeigneter Flaschenmilch versorgt werden.

So können Sie helfen für sexuelle und reproduktive Gesundheit
Werden Sie aktiv! Wir bieten Ihnen vielseitige Möglichkeiten, unsere humanitäre Arbeit zu unterstützen.